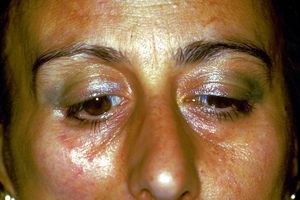
1° Caso clínico: Espasmo hemimasticatorio
En los capítulos anteriores hemos considerado la complejidad diagnóstica en medicina teniendo en cuenta especialmente algunos parámetros como las variables ocultas que sólo la evolución de los conocimientos básicos en el tiempo nos permitirán identificar y las dificultades para descifrar la señal cifrada que el Sistema Nervioso Central envía al exterior en forma de lenguaje verbal.
Por último, pero no menos importante, las limitaciones impuestas por una mentalidad determinista que reduce el conocimiento en contextos especializados al limitar su capacidad diagnóstica. Una mentalidad alternativa a la determinística que considere principalmente una lógica de lenguaje difuso y el importante aporte de la probabilidad cuántica nos permitiría ampliar los horizontes científico-clínicos y adentrarnos en una realidad mesoscópica.
En este capítulo, por tanto, abordaremos el diagnóstico de nuestra Mary Poppins siguiendo el proceso científico-clínico, evaluando las dificultades de implementación y el valor añadido del código cifrado identificado en la transmisión hepática.
Introducción
Por lo expuesto en los capítulos anteriores desde la 'Introducción' a los capítulos de 'Lógica del lenguaje médico', más allá de la complejidad de los argumentos y la vaguedad del lenguaje verbal, nos encontramos ante un dilema que del contexto en al que se remite a la paciente y en estos casos para nuestra pobre Mary Poppins parece dominar el contexto odontológico, dadas las afirmaciones positivas que reportan los exámenes clínicos y de laboratorio practicados a la paciente.
(parecería aparentemente pero ......)
El caso clínico de nuestra pobre Mary Poppins muestra toda la complejidad fisiopatológica y clínica pero sobre todo un fenómeno de superposición de proposiciones, enunciados y frases lógicas en el contexto odontológico y neurológico en el que un contexto obtiene compatibilidad y coherencia mientras que el otro incoherencia.
Básicamente, dada la compatibilidad y consistencia de la oración (contexto odontológico) con las aseveraciones derivadas del reporte del ensayo clínico , decir constantemente que el dolor orofacial es causado por un trastorno temporomandibular podría volverse incompatible si otro conjunto de declaraciones clínicas fueron consistentes con la oración (contexto neurológico) y contextualmente opuesto, desde un punto de vista diagnóstico, a
Por tanto, existiría una fuente de conflicto logístico entre los dos contextos especialistas con inevitable retraso diagnóstico, contaminando también el proceso de descifrado de la señal en el lenguaje máquina del Sistema Nervioso Central (SNC).
Lo que determinará la clave de acceso para decodificar el código encriptado en lenguaje máquina (SNC) y nos permitirá interceptar una línea de demarcación será un dato clínico y/o de laboratorio irrefutable llamado ,lo que confirmará o excluirá la consistencia de una afirmación que la otra. Es fundamental, en este punto, una sentencia (sentencia de demarcación) del tipo será:
¿Mary Poppins tiene un trastorno neuromotor o un trastorno temporomandibular?
Te explicamos este paso en detalle:
Recuerda que da 'La lógica del lenguaje clásico' esto demuestra:
- Un conjunto de oraciones, y un número de otros enunciados son lógicamente compatibles si, y sólo si, la unión entre ellos es consistente
- Un conjunto de oraciones, y un número de otros enunciados son lógicamente compatibles si, y sólo si, la unión entre ellos es inconsistente
Importancia de los contextos
Ahora bien, para el contexto odontológico tendremos las siguientes oraciones y afirmaciones a las cuales le damos un valor numérico para facilitar el tratamiento y es decir dónde indica 'normalidad' y 'anormalidad' y por lo tanto la positividad del informe:
Informe radiológico positivo de la ATM en la Figura 2, Anormalidad, positividad del informe
Informe de TC positivo de la ATM en la Figura 3, Anormalidad, positividad del informe
Informe axiográfico positivo de los trazos condilares en la Figura 4, Anormalidad, positividad del informe
Patrón de interferencia EMG asimétrico en la Figura 5, Anormalidad, positividad del informe
La frase (contexto dental) con un número De otros lógicamente compatibles aseveraciones determinan la unión y coherencia entre ellas y se representan con un formalismo matemático para facilitar la dialéctica diagnóstica de la siguiente forma:
que representa el promedio de las declaraciones individuales reportadas. La media se diseñó porque muchas veces puede pasar que algunas pruebas den respuestas negativas a las que dar el valor
El resultado en este caso es y al mismo tiempo deriva el enunciado coherente de la oración en el que se argumenta que la sintomatología de la paciente Mary Poppins está determinada por la presencia de una DTM.
(y es precisamente aquí donde los contextos entran en conflicto)
En el contexto neurológico, por tanto, tendremos las siguientes frases y afirmaciones a las que damos un valor numérico para facilitar el tratamiento y que es dónde indica 'normalidad' y 'anormalidad' y por lo tanto la positividad del informe:
Ausencia de reflejo mandibular en las Figuras 6, Anormalidad, positividad del informe
Ausencia del periodo maseterino silente en las Figuras 7, Anormalidad, positividad del informe
Hipertrofia del masetero derecho en la TC en las Figuras 8, Anormalidad, positividad del informe
Ahora, en consecuencia, también sentencia con un numero de otras sentencias lógicamente compatibles determinar la unión y coherencia entre ellos y la representación formal será similar a la del contexto odontológico:
con afirmación contextual coherente de oración en el que se argumenta que la sintomatología de la paciente Mary Poppins tiene una causa neuromotora y las consecuencias clínicas de tipo masticatorio oclusal no son otra cosa que consecuencia del daño neuropático.
Demarcador de coherencia
El es un peso específico clínico representativo, complejo de investigar y afinar porque varía de una disciplina a otra y por patologías, fundamental para no hacer chocar aseveraciones lógicas y en los procedimientos de diagnóstico y esencial para inicializar el descifrado del código de comunicación lógica. Básicamente te permite confirmar la consistencia de una unión. con respecto a otro y viceversa, dando mayor peso a la severidad de las declaraciones y del informe en el contexto adecuado.
En ocasiones el médico se encuentra ante una serie de informes positivos a los que dar el debido peso, debe considerar la positividad de un informe que destaque, por ejemplo, no puede tener el mismo peso una remodelación osteoarticular de la ATM que la positividad de un informe que confirme un retraso de latencia de un reflejo del trigémino.
El peso de la demarcación , por lo tanto, otorga mayor significación a las afirmaciones más graves en el contexto clínico del que derivan y, por tanto, más allá de la positividad de la or aseveraciones que en todo caso siempre son verificadas y respetadas, estas deben ser multiplicadas por un dónde indica 'Gravedad baja' mientras 'Gravedad alta'.
En el contexto neurológico, se refiere a la presencia de retrasos y/o ausencia de latencia del reflejo mandibular, duración y/o ausencia del periodo silencioso maseterino así como otros parámetros que por el momento no es necesario describir. Un retraso superior al valor normativo o la ausencia de las citadas pruebas se considera como un peso específico grave y absoluto correspondiente a una valencia dominante respecto al otro contexto clínico.
Para recapitular tenemos por lo tanto:
dónde
promedio del valor de las declaraciones clínicas en el contexto dental y por lo tanto
promedio del valor de las declaraciones clínicas en el contexto neurológico y por lo tantoe
desempeño de baja severidad del contexto dental notificación de alta gravedad del contexto neurológico
donde el 'marcador de coherencia ' ' definirá la ruta de diagnóstico de la siguiente manera
Una vez que hemos eliminado la miríada de datos normativos informados positivamente, que generan conflictos entre contextos, gracias al marcador de coherencia tenemos un panorama mucho más claro y lineal sobre el que profundizar en el análisis de la funcionalidad del Sistema Nervioso Central. En consecuencia, podemos concentrarnos en interceptar las pruebas necesarias para descifrar el código de lenguaje máquina que envía el SNC convertido en lenguaje verbal.
transmisión efáptica
Con un poco de esfuerzo y paciencia por parte de lectores apasionados que han seguido todo el camino lógico, a veces aparentemente fuera de tema, hemos llegado a un cuadro clínico en el que el código a descifrar es inherente al daño neuromotor. En consecuencia, las claves de acceso al código, la que en sentido figurado corresponde al algoritmo exacto de descifrado, correspondería a la correcta elección de la prueba detectora de daños neuromotores.
Este es un punto en el que es fundamental inferir la intuición del clínico porque encontrar el algoritmo correcto para descifrar el código, después de los pasos de filtro antes mencionados que se han descrito para eliminar la interferencia de las afirmaciones, significa al menos elegir el diccionario correcto, por ejemplo. , el de la imagen (RM del cerebro en lugar del cuello); potenciales evocados acústicos y vestibulares (si se sospecha un scwannoma vestibular) o estudio electrofisiológico del trigémino (si se sospecha más de una afectación del trigémino).
En este iter clínico que hemos presentado, la elección del clínico de seguir la hoja de ruta electrofisiológica del trigémino de la que parte la positividad del ya se han derivado aseveraciones, por lo tanto, habiendo ya definido un cuadro de anomalía grave de ausencia del reflejo mandibular y del periodo silente maseterino en el lado derecho del paciente habrá que entender si el daño es intracraneal o extracraneal.
Para ello, el clínico utiliza una prueba de estimulación eléctrica del nervio masetero en la fosa infratemporal llamada sobre el músculo masetero con registro simultáneo del heterónimo en el musculo temporal[1]y una estimulación eléctrica transcraneal bilateral de las raíces motoras del trigémino denominadas, precisamente,, [2]
M-wave
Se estimuló eléctricamente el nervio masetero derecho en la fosa infratemporal (ver capítulo de procedimiento clínico: Código cifrado: Transmisión efáptica) con una técnica similar a la descrita por Macaluso & De Laat (1995).[3] Se administraron pulsos de cátodo cuadrado (0,1 ms) generados por un estimulador eléctrico (Neuropack X1, Nihon Kohden Corporation, Tokio, Japón) a través de un electrodo de aguja monopolar recubierto de teflón (TECA 902-DMG25, 53534) con una punta no aislada (diámetro 0,36 mm; área 0,28 mm2) insertada 1,5 cm a través de la piel debajo del arco cigomático y anterior a la articulación temporomandibular en la fosa infratemporal con descargas eléctricas de 0,5 - 5 mA y 0,1 ms. El ánodo era un electrodo de disco de Ag-AgCl no polarizable de superficie (DE 9,0 mm) colocado sobre el lóbulo de la oreja ipsolateral. La estimulación eléctrica del nervio masetero nunca produjo dolor y los sujetos solo percibieron contracción muscular. La posición correcta de los electrodos de estimulación fue monitoreada a lo largo de la sesión experimental verificando en línea el tamaño de la onda M en el músculo masetero. Las señales se registraron colocando electrodos de superficie en los músculos masetero y temporal y se filtraron a 10-2000 Hz y mediante electrodos de aguja concéntricos insertados en el músculo temporal anterior.
bRoot-MEPs
La raíz del trigémino se estimuló transcranalmente a través de un estimulador eléctrico de alto voltaje y baja impedancia (Neuropack X1, Nihon Kohden Corporation, Tokio, Japón) con el electrodo de ánodo colocado en el ápice y el cátodo aproximadamente 10 cm lateralmente desde el ápice a lo largo de una línea. meato acústico del vértice. Se cree que el campo eléctrico excita las fibras nerviosas motoras del trigémino a través de la ruta transcraneal, cerca de su salida del cráneo.l.[2][4] También en este caso, la respuesta en el masetero derecho se retrasó notablemente (3,5 ms en el lado derecho, 2 ms en el izquierdo y dispersó la amplitud del M-wave.
Habiendo destacado, a través de la ejecución del y prueba, un retraso en la velocidad de conducción de las fibras del nervio trigémino genera la sospecha de que se trata de una desmielinización focal. Esto indica que el problema debe estar referido al componente nervioso más que al muscular, por lo tanto, nuestra atención debe enfocarse en el tipo de desmielinización focal, extensión del daño y presumiblemente localización del daño. El diagnóstico diferencial en este punto se centra en el tipo y área del daño desmielinizante, por ejemplo, si es un daño referido exclusivamente al nervio motor maseterino o si también está comprometido el nervio motor del músculo temporal, importante para el tratamiento con endotoxina botulínica. . Para resolver esta duda es necesario evocar un heterónimo respuesta de la grabación en el músculo temporal.
H-wave
El arreglo es similar al descrito anteriormente con respecto a la con la variante de que se registra el músculo temporal simultáneamente con la estimulación del nervio maseterino en la fosa intratemporal mediante un electrodo de aguja bipolar. La estimulación debe adaptarse gradualmente para evocar tanto una del masetero que un heterónimo del músculo temporal.
En nuestra paciente Mary Poppins, lamentablemente la situación neuromotora es bastante compleja y grave ya que a la estimulación infratemporal del nervio maseteral tenemos una respuesta evocada directa sobre el músculo ipsilateral a la estimulación (figura 10; ) y al mismo tiempo no una respuesta heterónima (figura 10; ) sobre el músculo temporal sino más bien una actividad asincrónica tónica (Figura 𝐸)
Este fenómeno neurofisiopatológico se denomina 'Transmisión efáptica' y nos permite confirmar la presencia de lesiones desmielinizantes también del nervio motor del músculo temporal.
Como se mencionó anteriormente y para no sobrecargar el tema, la descripción detallada del fenómeno 'Hephaptic' se tratará en el capítulo 'Código encriptado: transmisión ephaptic' para comprender mejor las respuestas fisiológicas de los heterónimos. por patológicos.
Conclusiones
Siguiendo este camino paso a paso hemos demostrado una lesión del nervio motor periférico como la propuesta originalmente por Kaufman.[5] Los estudios de conducción han mostrado un enlentecimiento de la conducción en el curso extracraneal de las fibras nerviosas masticatorias sin una reducción en la amplitud de y obviamente signos EMG de denervación crónica. La biopsia del músculo temporal parecía histológicamente normal.
La ausencia del reflejo mandibular en el lado enfermo indica daño en la fibra aferente de gran diámetro ( ) de los husos neuromusculares. Una lesión de pocas aferencias. podría abolir fácilmente el tirón de la mandíbula.[6]
El daño de los nervios musculares no se explicaría solo porque los pacientes con espasmo hemimasticatorio (HMS) no tienen alteraciones sensoriales, sino también porque a menudo solo tienen espasmos en uno o dos músculos mandibulares elevadores. Estas observaciones argumentan en contra del daño a la raíz motora o a la porción intracraneal del nervio mandibular donde los haces motores se agrupan estrechamente.,[7] favoreciendo el daño de los nervios musculares individuales que pasan por la fosa infratemporal.
El mecanismo de participación de la actividad involuntaria paroxística facial ha sido discutido por Kaufnan[5]y por Thompson and Carroll[8] quien enfatizó la estrecha similitud entre el espasmo hemimasticatorio y hemifacial.
En EMG, estos espasmos prolongados encajan perfectamente en la descripción de los calambres, es decir, descargas de unidades motoras irregulares que aumentan progresivamente, dando lugar al reclutamiento de gran parte del músculo de descargas sincrónicas a velocidades de 40 a 60 Hz..[9] Sin embargo, comunes a los espasmos y calambres hemifaciales, también se pueden detectar actividades EMG ectópicas.
Esto podría ser responsable de la alta frecuencia de las descargas de EMG a una frecuencia de 100-200 Hz y la sincronización de todo el músculo o de múltiples músculos y la actividad posterior. La sincronización podría explicarse por la propagación lateral de las descargas de las fibras nerviosas adyacentes.,[10][11] generando un circuito de reexcitación local. La actividad EMG póstuma consiste en descargas paroxísticas que pueden seguir una contracción ortodrómica voluntaria o impulsos antidrómicos.,[12][13] y se atribuye a la autoexcitación de los mismos axones tras el paso de un impulso.
En nuestra paciente Mary Poppins observamos una sincronización de todo o gran parte del músculo implicado en el espasmo (fig 10, EMG); la autoexcitación se evidencia mediante el registro de las descargas provocadas tras la respuesta de la estimulación de los nervios masticatorios (Fig. 10, E). Estos resultados apoyan la hipótesis de que la actividad espontánea 'surge' en un nervio periférico desmielinizado, un fenómeno llamado hepaptic.[13]
En conclusión, el paciente se encontraba afectado por un 'Espasmo Hemimasticatorio' focalizado principalmente en el músculo masetero derecho pero con difusión indirecta del fenómeno al músculo temporal derecho probablemente debido a la actividad hepática por la desmielinización de los nervios motores masticatorios en la fosa infratemporal. Se inició tratamiento con endotoxina botulínica de inmediato con regresión total de la enfermedad 10 años después.
(trataremos de describirlo en el capítulo 'Código encriptado: Transmisión efáptica' al final de la sección 'Espasmo hemimasticatorio')
- ↑ Cruccu G, Truini A, Priori A, «Excitability of the human trigeminal motoneuronal pool and interactions with other brainstem reflex pathways», in J Physiol, The Physiological Society, 2001».
PMID:11230527 - PMCID:PMC2278464
DOI:10.1111/j.1469-7793.2001.0559i.x - ↑ 2.0 2.1 Frisardi G, «The use of transcranial stimulation in the fabrication of an occlusal splint», in J Prosthet Dent, Mosby, Inc - Elsevier, 1992».
PMID:1501190
DOI:10.1016/0022-3913(92)90345-b - ↑ Macaluso G, De Laat A. H-reflexes in masseter and temporalis muscle in man. Experimental Brain Research. 1995;107:315–320. [PubMed] [Google Scholar] [Ref list]
- ↑ G Frisardi, P Ravazzani, G Tognola, F Grandori. Electric versus magnetic transcranial stimulation of the trigeminal system in healthy subjects. Clinical applications in gnathology. J Oral Rehab.1997 Dec;24(12):920-8.doi: 10.1046/j.1365-2842.1997.00577.x.
- ↑ 5.0 5.1 Kaufman MD. Masticatory spasm in facial hemiatrophy. Ann Neurol 1980;7:585-7.
- ↑ Cruccu G, Inghilleri M, Fraioli B, Guidetti B, et al. Neurophysiologic assessment of trigeminal function after surgery for trigeminal neuralgia. Neurology 1987; 37:631-8.
- ↑ Pennisi E, Cruccu G, Manfredi M, Palladini G. Histometric study of myelinated fibers in the human trigeminal nerve. J Neurol Sci 1991;105:22-8.
- ↑ Thompson PD, Carroll WM. Hemimasticatory spasm: a peripheral paroxysmal cranial neuropathy? J Neurol NeurosurgPsychiatry 1983;46:274-6.
- ↑ Kimura J. Electrodiagnosis in diseases of nerve and muscle: principles and practice, 2nd edn. Philadelphia: FA Davis 1989.
- ↑ Nielsen VK. Pathophysiology of hemifacial spasm: II. Lateral spread of the supraorbital nerve reflex. Neurology 1984;34:427-31.
- ↑ Thompson PD. Stiff people. In Fahn S, Marsden CD, eds. Movement disorders 3. London: Butterworths, 1993: 367-99.
- ↑ Auger RG. Hemnifacial spasm: clinical and electrophysio- logic observations. Neurology 1979;29: 1261-72.
- ↑ 13.0 13.1 Nielsen VK. Pathophysiology of hemifacial spasm: I. Ephaptic transmission and ectopic excitation. Neurology 1984;34:418-26.
particularly focusing on the field of the neurophysiology of the masticatory system